Neue Art der hochpräziser Strahlentherapie, MRT gesteuert mit MR-Linac
Kombination von Radiotherapie mit Magnetresonanztomographie MRT, Radiochirurgie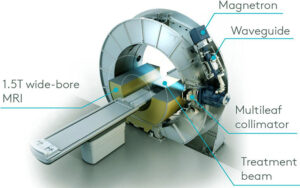
Die hochpräzise Behandlung von Prostatakarzinom mit MR-Linac wird aktuell in klinischen Studien in vielen Kliniken getestet.
In einem einzigen, leistungsstarken Gerät ist in der MR-linac ein hochleistungsfähiges Magnetresonanztomographiegerät (MRT) mit einem Linearbeschleuniger integriert.
Diese beiden wichtigen Methoden, die seit vielen Jahren getrennt in der Krebsbehandlung eingesetzt werden, können nun gleichzeitig verwendet werden, um eine erhöhte Präzision zu erreichen.
Da das MRT-Gerät in Echtzeit hochauflösende Bilder eines Tumors in diagnostischer Qualität erzeugt, kann der Linearbeschleuniger den Tumor scharf fokussieren und gleichzeitig mit hochenergetischen Strahlen darauf abzielen.
Mit dem MR-Linac ist es möglich, während der Behandlung eines Tumors genau zu bestimmen, wo sich der Tumor beim Patienten befindet.
Dies wird in Zukunft viele Vorteile für die Lebensqualität von Krebspatienten haben: Kann viel genauer bestrahlen.
Diese neue Technik reduziert das Risiko, gesundes Gewebe zu treffen.
Da weniger gesundes Gewebe betroffen ist, kann dem Tumor bei Bedarf eine höhere Dosis verabreicht werden.
Es können verschiedene Krebsarten und verschiedene Metastasen bestrahlt werden.
Zum Beispiel Tumoren in Organen, die tief im Körper liegen und sehr beweglich sind, wie Tumoren in der Speiseröhre, Bauchspeicheldrüse, Mastdarm, Niere und Gebärmutter.
Dies ist mit den derzeitigen Systemen derzeit nicht oder nur eingeschränkt möglich, da dann gesundes umliegendes Gewebe zu stark geschädigt wird, mit Komplikationen und Einfluss auf die Lebensqualität.
Standard der Bestrahlungstechnik
Aktueller Standard ist eine intensitätsmodulierte Radiotherapie (IMRT), häufig als „volumetric arc therapy“ (VMAT) mit täglicher Positionskontrolle und -anpassung auf Basis täglicher „on-board“ CTs (cbCT) an den Bestrahlungsplan.
Dabei wird die Tischposition täglich korrigiert, um den initial angefertigten Bestrahlungsplan bestmöglich reproduzieren zu können.
Weniger Strahlenbehandlungen
Weil es mit einer höheren Dosis zielgenau bestrahlt wird, müssen Patienten nicht so oft wie bisher zur Strahlentherapie kommen.
Derzeit werden Krebspatienten oft 5 bis 6 Wochen lang täglich bestrahlt.
Mit der MR-Linac kann diese bei bestimmten Patienten auf 1 bis 7 Behandlungen reduziert werden.
Ultra-hyperfraktionierte Radiotherapie mit MR-Linac, Radiochirurgie
Für eine Standard Bestrahlung, um eine gute Heilungschance bei niedrigen Nebenwirkungsraten zu erreichen sind ca . 74 – 80 Gray notwendig, in Einzeldosen 2 bis 3 Gy/Tag aufgeteilt. Daher dauert so eine Prostata Strahlenbehandlung fünf bis acht Wochen.
Mit MR-Linac ist die von Radiologen aus Uni-Tübingen genannte Strahlendosis für Prostatakrebs folgend genannt:
7 × 6,1 Gy oder 5 × 7,25 Gy,
was wegen der hohen Genauigkeit ist für die Bestrahlung der Prostata (laut Radiologen) ausreichendd
Diese Boost = starke Bestrahlung trifft gezielt den Tumorherd.
Die so hochpräzise Behandlung mit sehr hoher Einzeldosis (typischerweise zwischen 5 und 30 Gy) einmalig (Radiochirurgie) oder fraktioniert (FSRT) über wenige aufeinanderfolgende Tage wird auch als eine stereotaktische Radiotherapie (SRT) genannt.
Die Ultrahypofraktionierung als stereotaktische Radiotherapie ist am MR-Linac ohne invasive Positionsmarker möglich.
Bei Metastasen reicht oft schon nur 1 Behandlung.
Voraussetzung für MR-Linac Therapie
Laut Informationen, die ich aus Uni Tübingen habe, ist die MR-Linac Bestrahlung am besten geeignet für Prostatakrebs mit Gleason Score bis 7, also bis 4 + 3.
Genau bestimmen der Lage des Tumors im Körper
Sie während der Bestrahlung dieses Tumors genau, wo sich der Tumor im Patienten befindet.
Hervorzuheben ist, dass die MR-Bildgebung am MR-Linac nicht zu diagnostischen Zwecken erfolgt, sondern zur Bildführung der adaptiven Bestrahlung dient: die Auflösung ist nicht ausreichend genau.
Wichtig sind dafür anatomisch exakte, schnelle Sequenzen, um jede Bestrahlung präzise, rasch und ohne Positionsveränderung durch Organfüllung oder Patientenbewegung durchführen zu können
Dies soll zu einer genaueren Behandlung des Tumors führen. Außerdem führt die bessere Kontrolle zu weniger Nebenwirkungen, da die Bestrahlung von gesundem Gewebe verhindert wird.
Da der Patient während eine Strahlentherapie auf natürliche Weise ein- und ausatmet , kann sich ein Tumor möglicherweise in seiner Position verschieben – manchmal um bis zu 2 oder 3 Zentimeter.
Diese Bewegung kann es schwierig machen, die Strahlen während der gesamten Behandlungssitzung präzise auf den Tumor zu fokussieren.
Durchführung MR-Linac Bestrahlung
Vor der Entwicklung von MR-linac war es notwendig, dass ein Radioonkologe den gesamten Bereich  behandelt, in dem der Tumor während des normalen Atemzyklus des Patienten sich bewegen könnte. Der MR-linac überwacht die Bewegung eines Tumors in Echtzeit und passt die Strahlungsabgabe kontinuierlich an, um jede Positionsverschiebung auszugleichen.
behandelt, in dem der Tumor während des normalen Atemzyklus des Patienten sich bewegen könnte. Der MR-linac überwacht die Bewegung eines Tumors in Echtzeit und passt die Strahlungsabgabe kontinuierlich an, um jede Positionsverschiebung auszugleichen.
Der MR-linac überwacht auch die Position eines Tumors und der umgebenden Weichteile von einer Behandlungssitzung zur nächsten und passt dann die Bestrahlung nach Bedarf an.
Aktuell dauert eine Bestrahlungssitzung am 1,5-T-MR-Linac pro Patient 20–45 min („in-room time“), Durchschnitt ca. 30 min. Erforderlich sind nur 5 bis 7 Bestrahlungstage.
Das Risiko für eine intrafraktionelle Lageverschiebung der Beckenorgane erhöht sich mit der Liegedauer.
Die Lagekontrolle und -korrektur während der gesamten Prozedur ist daher besonders wichtig. Dies wird durch mehrfache Kontrollen während der Planung und während der Strahlapplikation sichergestellt, d. h. die MRT-Bildgebung erfolgt zeitgleich während der Bestrahlung.
Bei Abweichungen durch Bewegungen kann der Strahl unterbrochen und eine Korrektur vorgenommen werden.
Zum Vergleich: bei einer IMRT- Behandlung liegt die tägliche Dauer bei ca. 10 min., aber es dauert insgesamt 5 bis 12 Wochen.
In Tübingen werden aktuell 12 bis 30 Patienten am Tag mit MR-Linac behandelt.
Der neue MR Linac ist besonders für die Behandlung folgender Tumore geeignet:
- Prostata-Krebs
- Lungentumore
- Rektum- und Analkarzinom,
- Kopf-Hals-Tumoren,
- Lebertumore
- Nierentumore
- Metastasen in Lunge, Leber, Lymphknoten oder der Nebenniere
MR-Linac in Deutschland, Standorte
So wie es mir bekannt ist (eigene Recherche) sind aktuell in Deutschland folgende Standorte mit MR-Linac ausgestattet:
Universitätsklinikums Carl Gustav Carus Dresden, LMU Klinikum München, Uni Tübingen, Uni Heidelberg, voraussichtlich Ende 2021/Anfang 2022 auch im Krankenhaus der Barmherzigen Brüder in Trier.
Elekta, der Produzent von MR-Linac in Tübingen ist der berühmte schwedische Hersteller von Strahlentherapie-, Radiochirurgie- und Brachytherapiesystemen.
Andere Produzenten von MR-Linac:
Philips. MRmidian, md anderson, Viewray.
Für weitere Informationen über Strahlentherapie bei Prostatakrebs schauen sie auch hier:
=> Bestrahlung bei Prostatakrebs
Quellen: Uni Tübingen, ncbi.nlm.nih.gov/…/PMC8410708/
nun das hört sich sehr nach cyberknife an.
nur das dem cyberknife das MRI fehlt
die stahlendosis ist die selbe
Es ist aber ganz was anderes.
Cyberknife ist ein Roboterarm, der bestrahlt.
MRT-Linac da liegt man in einer Rohre und die Lage vom Tumor wird direkt vor der Bestrahlung, auf dem Behandlungstisch mit MRT kontroliert und korrigiert.
Die Nebenwirkungen sind bei IGRT/IMRT/VMRT aber schon etwas höher.
Das hört sich ja äußerst vielversperchend an. Weißt du, ob MR-Linac auch bei Salvagebestrahlungen beim BCR eingesetzt wird?
Toll, dass du immer über die neuesten Verfahren informierst!!
ja, es ist möglich auch bei biochemischen Rezidiv (BCR) Salvagebestrahlungen mit MR-Linac zu machen, wenn man die Lage von Tumor/Metastasen kennt.
Zur Zeit werden damit auch Metastasen in Lunge, Leber, Lymphknoten oder der Nebenniere bestrahlt.
Das Verfahren ist noch sehr aufwendig und teuer und es braucht Zeit bis sich etabliert.
d.h. wenn nur der PSA-Wert bei 0,2 liegt und auf den Bild gebenden Verfahren nichts zu sehen ist, dann ist das Verfahren nicht geeignet?
es ist eine genaue/Präzision Bestrahlung von Tumorherd. Wenn kein Tumorherd in MRT sichtbar ist, ist auch nicht möglich zu bestrahlen, oder es hat kein Sinn mit dieser Methode zu bestrahlen.
Prostataloge Bestrahlung kann man mit Standard-Geräten sehr gut bestrahlen.