Prostatakrebs Verlauf, Wachstum, Ausbreitung, Lebenserwartung, Endstadium
Prostatakrebs Wachstum, Ausbreitung, Verlauf der Erkrankung bis zum Endstadium, Lebenserwartung.
Was bedeutet Rezidiv, systemisch, Hormon resistent, welche Prostatakrebs Metastasen gibt es, lokal begrenzt und fortgeschrittenes Prostatakarzinom
Ab dem 30. Lebensjahr beginnt die Prostata aus ungeklärten Gründen langsam zu wachsen.
Mit zunehmender Größe verengt sie die Harnröhre. Die Blase kann sich dann oft nicht mehr richtig entleeren, dadurch entsteht ein häufige Harndrang, schwache Harnstrahl oder Schmerzen beim Urinieren. Als mögliche Folgekrankheiten drohen Nierenschäden und Infektionen.
Die vergrößerte Prostata kann mit Medikamenten, den sogenannten Alpha-Blockern, oder mit Mitteln, die das Testosteron im Prostatagewebe senken, behandelt werden.
In schwerwiegenderen Fällen kann sie ohne großes Risiko auch durch die Harnröhre operativ verkleinert werden.
Prostatakrebs wächst entweder langsam und kaum Probleme verursacht, oder sich schnell ausbreitet und aggressiv verhält.
Inhaltsverzeichnis der Seite
Prostatakrebs Entstehung und Wachstum
Prostatakrebs entsteht durch veränderte Erbinformationen einzelnen Zellen. Es reichen nur sehr kleine Brüche im Erbgut, die Zellen anfällig für Krebs machen. Diese Brüche entstehen an spezifischen Stellen der DNA, wenn das männliche Geschlechtshormon Testosteron auf die Zellen einwirkt.
Die inaktive Krebsgene werden durch den hormonellen Einfluss aktiviert. Wenn sich die Zellen dem Kontrollmechanismus des Körpers entziehen, können sie sich ungebremst teilen und verdrängen das gesunde Gewebe.
Gesunde Zellen so genannte „euploid“ besitzen 23 Chromosomenpaare mit je zwei DNA-Strängen: einen vom Vater, einen von der Mutter.
Alle Prostatakrebs-Zellen sind „aneuploid“ (eine Gen-mutation): sie entstehen durch Änderung der Chromosomen die überwiegend aus DNA bestehen.
Prostatakarzinom kann sich sehr schnell vom “harmlosen“ peridiploiden (Gleason Score = 6) zum gefährlichen x-ploiden (Gleason Score = 8), und schlussendlich zum tödlichen multiploiden Typ (Gleason Score = 9 bis 10) weiter entwickeln.
Ein Prostatatumor von 1 cm Durchmesser enthält bereits 100 Millionen Krebszellen, sein Wachstum dauert möglicherweise schon seit mehreren Jahren.
Das heißt: er ist nicht von heute auf morgen entstanden. Die Wachstumsgeschwindigkeit kann sich von Tumor zu Tumor und von Mensch zu Mensch stark unterscheiden.
In relativ frühen Krebsstadium, wenn der Tumor die Größe von ca. 1 mm Durchmesser erreicht, hat schon ca. 300.000 Krebszellen gebildet.
 Dass aus einer einzigen mutierten Zelle ein diagnostizierbarer Tumor von etwa einer Milliarde Zellen entsteht, muss sich der Krebs etwa dreißig mal verdoppeln. Zehn Verdoppelungen sind erst etwa eintausendfach.
Dass aus einer einzigen mutierten Zelle ein diagnostizierbarer Tumor von etwa einer Milliarde Zellen entsteht, muss sich der Krebs etwa dreißig mal verdoppeln. Zehn Verdoppelungen sind erst etwa eintausendfach.
Erst wenn der Krebs mehr PSA produziert als die gesunde Prostata, kann er klar erkannt werden.
Weil bei Gleason-Score 3+3=6 sich sich PSA-Wert typischerweise nur alle zwei oder drei Jahre verdoppelt, geht es meist viele Jahrzehnte, bis der gefunden wird. Daher ist Gleason Score 6 meist ein Alterskrebs, der sich weiterhin langsam teilt, kann man ihn oft aktiv überwachen, statt aggressiv zu therapieren.
Je aggressiver, desto schneller folgen diese Verdoppelungszyklen.
Mit einer PSA-Verdoppelungszeit von 7 Monaten, also etwa 30 x 7 Monate, kann es mehr als 10 Jahre dauern bis zur Diagnose.
In jedem Fall, wenn der Prostatakrebs diagnostiziert wird, ist schon längst in weit fortgeschrittenes Stadium der Krankheit.
Man Unterscheidet zwischen gutartigen und bösartigen Prostata Tumoren.
Bösartig bedeutet, dass einzelne Krebsstammzellen sich aus dem Tumor lösen können und über Blut- oder Lymphbahnen sich in anderen Organen ansiedeln können. Die neuen Geschwülste nennt man Prostatakrebs Metastasen oder Absiedlungen.
Prostatakrebs ist als derbe, relativ scharf begrenzte Herde zu erkennen.
Je nach Stadium kann in einem oder beider Lappen der Prostata auftreten.
Die Krebszelle überlistet das Immunsystem. Sie baut an ihrer äußeren Hülle einen Schutzschild auf, der aus den gleichen Bausteinen besteht, wie der gesunden Zellen. Die Abwehrzellen des Immunsystems, die weißen Blutkörperchen, haben keine Chance, die Tumorzellen zu erkennen und zu zerstören.
Prostatakrebs entsteht in den meisten Fällen in der peripheren androgenabhängigen (Hormonabhängigen) Zone und wächst dann erst Richtung Zentrum und/oder durchbricht die Kapsel.
Im weiteren Wachstum breitet sich der Tumor um die Prostata im Bindegewebe und Fettgewebe aus bzw. infiltriert die anliegende Samenblase. Durch die Lymphgefäße breitet sich weiter aus in die Lymphknoten, über Blut in Knochen und andere Organe.
Es gibt verschiedene Arten von Prostatakrebszellen. Einige wachsen langsam, andere vermehren sich schnell und aggressiv. Die meiste brauchen Testosteron zum Wachsen und produzieren Prostata spezifischen Antigen PSA. Gleichzeitig können sich auch Tumorzellen entwickeln, die keine Testosteron Rezeptoren haben. Manchmal können auch selbe Testosteron für eigene Zwecke produzieren.
Einige Prostata Tumorzellen produzieren kein PSA und sind damit schwer zu therapieren.
Ein metastasierter Krebs kann in de meisten Fällen nicht geheilt werden, nur sein Verbreitungstempo ist möglich zu verlangsamen. Es gibt inzwischen Meinungen von Wissenschaftler die sagen, dass bei weniger als 5 Prostatakrebs Metastasen eine Heilung eventuell möglich ist.
Wenn in den ersten Untersuchungen etwas auffällig ist, klären Patient und Arzt gemeinsam ab, was weiter erfolgen soll. Handelt sich um ein aggressives aber lokal begrenztes Prostatakarzinom, kann eine frühzeitige Behandlung das Leben retten.
Prostatakrebs breitet sich systemisch aus, was bedeutet dass die Erkrankung mehrere Organe betreffen oder befallen kann.
Die Risikostadien von Prostatakarzinom werden aktuell folgend definiert:
Risiko – Stadien beim Prostatakarzinom
- Niedriges Risiko: PSA ≤ 10 ng/mL und Gleason-Score ≤ 6 und Tumorstadium 1c oder 2a.
- Mittleres Risiko (Intermediäres): PSA > 10ng/ml bis 20 ng/mL oder Gleason-Score 7 oder Tumorstadium 2b.
- Hohes Risiko: PSA > 20 ng/mL oder Gleason-Score ≥ 8 oder Tumorstadium 2c.
Üblicherweise sind niedrige PSA-Werte bei der Erstdiagnose eines Prostatakarzinoms mit einer besseren Prognose assoziiert.
Bei Karzinomen vom Gleason-Grad 8–10 trifft das nach neuesten Erkenntnissen oft nicht zu.
Bei Werten < 4,0 ng/ml ähnlich wie bei Werten von 10,0–19,9 ng/ml haben Patienten schlechtere Überlebenschancen als bei Werten von 4,0–9,9 ng/ml. (Quelle: Springermedizin „Niedriger PSA-Wert ist ein schlechtes Vorzeichen„).
Unabhängig von der Erstbehandlung – Prostata Entfernung oder Bestrahlung – haben Patienten mit einem PSA von 4,0–9,9 ng/ml die besten Überlebenschancen.
Am schlechtesten sind die Aussichten bei Werten ≥ 20 ng/ml.
Bei rund 50% aller Männer mit einem festgestellten Prostatakarzinom entwickeln sich mit der Zeit Metastasen.
Prostatakrebs Lebenserwartung, Prognose
Die Prostatakrebs Lebenserwartung ist von mehreren Faktoren abhängig.
Besonders bei einem sehr aggressivem Prostatakrebs, mit hohem Gleason Score kann die Lebenserwartung nicht so hoch sein, wie bei einem nicht sehr aggressivem.
Die Lebenserwartung ist auch von dem abhängig, ob wir selbe uns informieren und gegen die Erkrankung wirklich kämpfen, oder tun wir nur das was uns der Arzt oder die Ehefrau sagt.
Werden Sie Manager ihrer Krankheit
Bei Lymphknoten Metastasen ist die Lebenserwartung der Patienten jedoch gut, so dass die Wahrscheinlichkeit nicht am Prostatakrebs zu versterben liegt bei bis zu 80 %.
Patienten mit Fernmetastasen und mit hormonsensitiven Metastasen haben eine durchschnittliche Prostatakrebs Lebenserwartung von mehreren Jahren. Als hormonsensitiv werden alle Prostatakrebs Metastasen bezeichnet, die auf eine Hormontherapie ansprechen.
Bei metastasierten Prostatakrebs leben nach fünf Jahren noch mehr als 30% der betroffenen Männer.
Sind die Prostatakrebs Metastasen auf die Wirbelsäule beschränkt, kann von einer durchschnittlichen Prostatakrebs Lebenserwartung von mehr als 50 Monaten ausgegangen werden.
Die Prostatakrebs Lebenserwartung ist unter anderem von der Art der Therapie, sowie vom Differenzierungsgrad (erkennbar durch Gleason Score) des Tumors abhängig. Die Prognose in Abhängigkeit von der Behandlungsart:
Prostatakrebs Lebenserwartung nach Radikaler Prostataektomie:
- 5-Jahres-Überleben 68,9–95,0%, Progressionsfrei 32,0–93,0%
- 10-Jahres-Überleben 44,4–88,0%, Progressionsfrei 82,0%
Prostatakrebs Lebenserwartung nach Perkutaner Strahlentherapie
- 5-Jahres-Überleben 51,4–93,0%, Progressionsfrei 81,9–92,0%
- 10-Jahres-Überleben 41,4–70,0%, Progressionsfrei 40,0–64,0%
Prostatakrebs Lebenserwartung nach Brachytherapie:
- 5-Jahres-Überleben 7,0–93,0%, Progressionsfrei 38,0–90,0%
- 10-Jahres-Überleben Progressionsfrei 50,0–90,0%
Quelle: Universitätsklinikum Ulm, Klinik für Nuklearmedizin
Lebenserwartung bei Prostatakrebs bei Metastasen
Die Lebenserwartung bei Prostatakrebs singt sehr schnell wenn der Tumor schon bei der Diagnose Fernmetastasen (in Knochen, Lungen, Leber, …) gebildet hat.
Eine 2021 veröffentlichte Analyse von Lebenserwartung bei Prostatakrebs von ca. 17.000 Patienten des US-Krebsregisters SEER zeigt:
- bei Diagnose im Frühstadium: 10-Jahres-Überlebensrate liegt bei fast 100 %
- bei einer Ausbreitung in die regionalen Lymphknoten überleben mehr als 90 % der Patienten ≥ 10 Jahre.
- bei Fernmetastasen die 5-Jahres-Überlebensrate sinkt auf etwa 30 %, nach 10 Jahren lebt nur noch etwa jeder 5. Patient.
In der Analyse starben mehr als die Hälfte Patienten innerhalb von 2 Jahren nach der Diagnose des metastasierten Prostatakarzinoms. Die Todesursache war bei 77,8 % Patienten der Prostatakrebs.
Wenn Prostatakrebs Metastasen gebildet hat, kann bei den meisten Patienten keine Heilung mehr erreicht werden, die Lebenserwartung wird deutlich kürzer.
Neue Medikamente und Behandlungsmethoden wie PSMA Therapie und Infusionen mit radioaktiven Xofigo können das Leben zusätzlich verlängern.
Lebenserwartung bei metastasiertem kastrationsresistentem Prostatakrebs (mCRPC)
Bei einer amerikanischen Studie vom Duke University Medical Center in Durham mit zusammen 8820 Patienten mit metastasiertem kastrationsresistentem Prostatakrebs (mCRPC) zeigte sich, dass bei Prostatakrebs Metastasen
– das Sterberisiko beim Vorliegen von Lebermetastasen um 52% und damit signifikant höher ist als bei Lungenmetastasen.
– Mortalitätsrisiko bei Lungenmetastasen war wiederum um 14% erhöht im Vergleich zu Knochenmetastasen.
– Am längsten lebten Patienten, bei denen ausschließlich die Lymphknoten befallen waren.
Das kürzeste Gesamtüberleben in der Studie hatten mit median 13,5 Monaten Patienten mit Lebermetastasen, gefolgt von Patienten mit Lungenmetastasen mit 19,4 und Patienten mit Knochenmetastasen (mit oder ohne Lymphknotenbeteiligung) mit 21,3 Monaten. Patienten, bei denen ausschließlich die Lymphknoten befallen waren, hatten im Median noch 31,6 Monate zu leben.
! Die Studie wurde noch vor der Zulassung und dem breiten Einsatz von Abirateron und Enzalutamid durchgeführt.
Aktuellere (2015, 2016) Studien zeigen, dass Enzalutamid in Kombination mit einem LHRH-Agonisten, frühzeitig gegeben, beim metastasierten kastrationsresistenten Prostatakarzinom gegenüber der Standardtherapie, das heißt mit Bicalutamid, zusätzlich zu einem LHRH-Agonisten, Vorteile hat.
Prostatitis
ist eine Prostataentzündung, eine Entzündung der Vorsteherdrüse. Etwa 30 Prozent aller Männer zwischen 20 und 50 erkranken fallweise an eine Prostatitis.
Typische Symptome sind Druckgefühl in der Nähe des Afters, Schmerzen im Unterbauch und Schmerzen im Bereich der unteren Lendenwirbelsäule. Oft treten Probleme beim Wasserlassen auf, Erektionsprobleme und Schmerzen beim Samenerguss. Durch die Infektion mit Bakterien kann auch Fieber auftreten.
Es gibt eine Verbindung zwischen einer chronischen Prostatitis und der Entstehung eines Prostatakarzinoms.
Aktuelle Ergebnisse einer Studie bestätigen das, dass eine Entzündung im Prostatagewebe die Entstehung von Prostatakrebs begünstigt.
Dies wurde in der Fachzeitschrift Cancer Epidemiology, Biomarkers & Prevention am 28. Juli 2017 veröfentlicht
=> Prostatitis begünstigt Prostatakrebs
Bei einer chronischen Prostatitis wird die Entstehung von Prostatakrebs durch die Stoffwechselprozesse gefördet, durch den dauerhaft erhöhten oxidativen Stress (wenn sich „freie Radikale“ ungehindert entfalten können) und nitrosativen Stress (verursacht durch aggressive Stickstoffmonoxid Radikale).
Mehr über Prostatitis, Prostataentzündung: https://die-prostata.com/prostatitis/
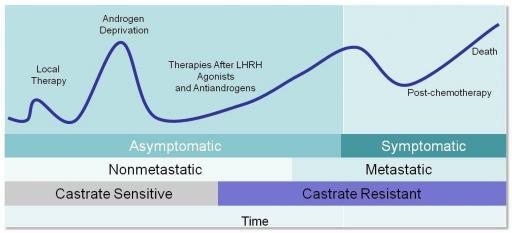
Prostatakrebs Verlauf
Im Verlauf der Erkrankung von Entstehung bis zum Endstadium werden folgende Krebswachstumstadien definiert:
- Lokal begrenzt
- Lokal fortgeschritten
- PSA-Anstieg nach kurativer Therapie (Rezidiv)
- Fortschreiten durch Metastasierung
- PSA-Anstieg unter Hormontherapie (Hormonresistent oder Kastrationsresistentes Prostatacarcinom CRPC)
- Metastasiertes, Kastrationsresistentes Prostatacarcinom mCRPC): fortschreiten der Tumorerkrankung trotz Hormontherapie
- Fortschreiten der Krankheit unter Chemotherapie
Die alte Bezeichung hormonrefraktäres Prostatakarzinom (HRPC) wird seit 2011 nicht mehr verwendet
PSA Anstig bei Prostatakrebs, unabhängig von Behandlungsphase bedeutet:
der Tumor ist aktiv, oder wieder aktiv
Verlauf einer Prostatakrebserkrankung:
Modifizierte Verlauf der Erkrankung mit verschiedenen aktuellen und zukünftigen Therapien können Sie hier auf dem Bild anschauen: Fortschritt-Therapie.jpg
Lokal begrenztes Prostatakarzinom
Der Tumor wächst zuerst innerhalb der Prostatakapsel, die Drüse wird meistens vergrößert. Es kommt oft zum Brennen beim Wasserlassen, kleine Urin Mengen gehen ab. PSA Wert wächst.
Lokal fortgeschrittenes Prostatakarzinom
Als nächstes wird der Prostata Rand angegriffen. Prostatakrebs verlässt die Kapsel, es gibt aber keine Hinweise auf Metastasen außerhalb der Prostata.
Das Karzinom wächst in das umgebende Gewebe (regionale Ausbreitung).
„systemische“ Erkrankung, systemische Ausbreitung
Prostatakrebs verbreitet sich weiter entlang der Lymphgefäßen, Blutgefäßen und Nervenbahnen in die benachbarte Lymphknoten, Samenblase, kann die Blase, Nieren, andere im Bauchorgane, bis in die Knochen von Becken und Wirbelsäule befallen werden.
PSA-Anstieg nach kurativer Therapie (Rezidiv)
Wenn nach der Behandlung der PSA Wert wieder steigt, nennt man dies ein biochemisches Rezidiv, was dasselbe bedeutet wie ein Rückfall.
Beim Lokalrezidiv kommt zum Rückfall des Tumors an der Ursprungsstelle z.B. in der Prostataloge.
Zum Systemisches Rezidiv kommt, wenn das Prostatakarzinom schon Metastasen gebildet hat.
Beim klinischem Rezidiv werden folgen der Erkrankung spürbar, wie Metastasenschmerzen, abgedrückte Nerven, zerstörte Knochen.
Siehe auch => Rezidiv
Aggressives Prostatakarzinom:
Ein aggressives Prostatakarzinom bedeutet, dass die Krebszellen bereits im frühen Stadium begonnen haben, die Prostata zu verlassen und zu migrieren. Die Aggressivität des Tumors wird auch durch einen hohen Gleason-Score charakterisiert,
Prostatakrebs Metastasen, Absiedlungen
Einzelne Krebszellen können sich von dem ursprünglichen Tumor ablösen, schon vor dem die Prostata entfernt wurde.
Von einem Tumor in der Größe von 10 mm3 können sich täglich etwa 1 Million Krebszellen ablösen, wobei nur sehr wenige davon werden sich im Körper einnisten und Metastasen bilden.
Die Prostatakrebs Metastasen siedeln sich über die Lymphgefäße in verschiedenen regionalen Lymphknoten, oder über den Blutweg (hämatogen) in Knochen der Wirbelsäule z.B. Brustwirbelsäule, Oberschenkel, überall wohin die Blutbahnen führen. Es können Leber, Lunge und Gehirn betroffen sein. Es können nur einzelne oder gleichzeitig mehrere von diesen Organen betroffen werden.
Die von Haupttumor abgetrennten Tumorzellen verteilen sich über die Blutbahnen im Körper und interagieren dabei mit den Blutplättchen. Die Blutplättchen werden von Tumorzellen angeregt das Enzym Saure Sphingomyelinase zu produzieren. Das bewirkt die Bildung von Ceramid-Plattformen auf der Membran der Tumorzellen, was sie vom Immunsystem schützt.
Die zirkulierenden Tumorzellen können sich jetzt an flache Zellen in den Innenseiten der Blutgefäße anheften, den sogenannten Endothelzellen, und in ein anderes Gewebe auswandern, um dort schließlich Metastasen zu bilden.
CTC-Test, Zirkulierende Tumor Zellen im Blut: => CTC-Test
Häufigkeit Auftretens von Prostatakrebs Metastasen
Unterschiedliche Tumorarten scheinen bevorzugt in ganz bestimmte Organe zu wandern („homing“), bei Prostatakrebs bevorzugt in Lymphknoten oder Knochen. Für Entstehung von Metastasen ist Homing Faktor entscheidend.
Es gibt nur wenig Informationen darüber, wohin sich die Metastasen bei Prostatakrebs verbreiten. Eine Analyse über Ausbreitung von Prostatakrebs Metastasen wurde im Jahr 2014 veröfentlicht: ncbi.nlm.nih.gov/pubmed
Insgesamt wurden 74.826 Männer mit metastasiertem Prostatakarzinom überprüft.
Die häufigsten Prostatakrebs Metastasen waren:
– Knochenmetastasen: 84%,
– metastasierte Lymphknoten (nicht lokale): 10,6%,
– Lebermetastasen: 10,2%
– Thorax (Brustkorb, auch Lungenmetastasen): 9,1%
– Hirnmetastasen: 3,1 %
– Verdauungssystem: 2,7%
– Organe in der Bauchhöle: 1,8%
– Niere und Nebenniere: 1%
Bei der Männer mit mehreren verschiedenen Prostatakrebs Metastasen waren bei Knochenmetastasen die in Leber am häufigsten (39,1%), dann Thorax (35,2%), entfernten Lymphknoten (24,6%) und Gehirn (12,4%).
Kastrationsresistente Prostatakrebs (CRPC), Definition
Wenn das Karzinom trotz aller möglichen hormonellen Therapieversuche fortschreitet, bezeichnet man es als Hormon resistent oder Kastrationsresistentes PCA.
Kastrationsniveau bedeutet, dass Testosteronspiegel kleiner ist als 0,5 ng/ml (oder < 1,7 nmol/l).
Wenn der Tumor eine Resistanz gegen Hormonblockade zeigt, beginnen die Testosteron- und PSA-Spiegel wieder zu steigen.
Quelle: aktuelle Leitlinie von 2015, Springermedizin.de:
Ein kastrationsresistentes Stadium liegt vor, wenn:
- der Serum-Testosteron-Wert im Kastrationsniveau (< 0,50 ng/ml bzw. 1,7 mmol/l) liegt und
- der PSA-Wert dreimal im Abstand mindestens einer Woche ansteigt, wobei zwei Werte mehr als 50 % über den Nadir angestiegen sein sollen und der PSA-Wert > 2 ng/ml beträgt („biochemischer Progress“) oder
- szintigrafisch mind. zwei neu aufgetretene ossäre Metastasen bzw. größenprogrediente Weichteilmetastasen gemäß RECIST („response evaluation criteria in solid tumors“) nachgewiesen werden („radiologischer Progress“).
Es gibt auch Prostatakrebs Arten, die von Anfang an auf die Hormonbehandlung nicht reagieren.
Diese Prostatakarzinome nennt man primär hormonresistante Tumoren.
Die aktuelle Leitlinie der European Association of Urology (EAU) empfiehlt als Zielwert der chemischen Kastration Testosteronspiegel von unter 0,20 ng/mL (oder 0,7 nmol/L).
Neue Untersuchungen zeigen, dass dieser Zielwert mit einem signifikant verlängerten Überleben (cause specific survival, CSS) sowie anhaltender Sensitivität auf die ADT korreliert.
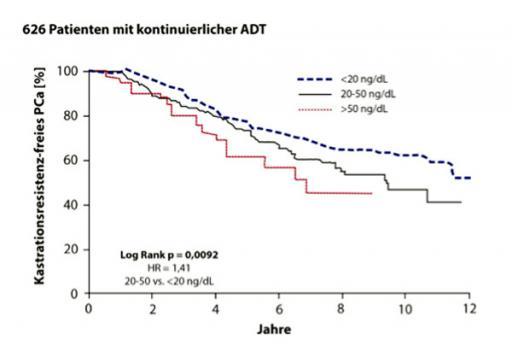
Bei Patienten mit Testosteronspiegel unter 0,20 ng/mL wird die Progression zur Entwicklung einer Kastrationsresistenz hinausgezögert
Neuroendokrine Entwicklung von Prostatakarzinom
Bei einer längeren Hormontherapie oder bei Behandlung mit Zytiga/Xtandi ist möglich, dass sich der Prostatakarzinom in eine neuroendokrine Erkrankung entwickelt.
Im Hintergrund einer Hormonentzugstherapie kommt zu einer kompletten Umwandlung des Tumors. Bei niedrigen PSA Werten entstehen und wachsen neue Metastasen.
Diese neuroendokrinen Tumore reagieren kaum auf endokrinen Behandlungen.
Möglicherweise kann eine Kombinations Chemotherapie mit Carboplatin/Etoposid (CE) helfen (ASCO 2015 Abstract 5003).
Um diesen Verlauf der Erkrankung zu identifizieren sind radiologische Untersuchungen notwendig.
Sinnvoll wäre auch ein => CTC-Test (Zirkulierende Tumor Zellen).
Hinweise auf eine neuroendokrine Erkrankung können auch folgende Blut-Serumwerte geben:
- CRP: C-Reactive Protein, ein Entzündungsmarker
- LDH: lactate dehydrogenase, kann auch bei körperlicher Überlastung ansteigen
- ALP: Alkaline phosphatase
- NSE: Neuron-specific enolase
„Sekundärer“ Tumor
Bei fast bei einer Hälfte der Krebspatienten, bei denen der primär Tumor entfernt wurde, kehrt die Erkrankung wieder als ein sogenannter „sekundärer“ Tumor. Oft sind die Krebszellen aggressiver als beim ersten Mal. Die Behandlung wird aber mit gleichen Medikamenten durchgeführt, wie bei dem primären Tumor.
Forscher von der University of Pennsylvania haben festgestellt, dass diese Behandlung reicht nicht aus, weil das Immunsystem die Tumorzellen beschützt.
Für die Therapie der Zukunft müssen Wirkstoffe entwickelt werden, die das Schutzmechanismus der „bösen“ Immunzellen hemmen.
Neue Medikamente verlängern die Überlebenszeit, leider mit jedem weiteren Medikament sinkt die Wirkung
Mit der Einführung von neuen Wirkstoffen kann die Überlebenszeit der Prostatakrebs erkrankten weiter erhöht werden.
Leider, wie Kurt Miller, Direktor der Klinik für Urologie der Charité erklärt, bei vielen Patienten das erste Medikament, gleich welches ausgewählt wurde, besser wirkt als das zweite und dieses wiederum besser als das dritte.
Der Grund dafür könnten Kreuzresistenzen sein, die offenbar zwischen den einzelnen Medikamenten existieren.
Wie Miller berichtet, fanden Wissenschaftler in einer Studie heraus, dass Taxane wie Docetaxel und Cabazitaxel nicht nur Zellen daran hindern, sich zu teilen, sondern auch die Regulation des Androgenrezeptors – des Angriffsziels von Enzalutamid – beeinflussen.
Auch wenn die gewonnene Überlebenszeit mit jedem weiteren Medikament kurzer wird, können Patienten mit einem kastrationsresistenten Prostatakarzinom dank der Sequenztherapie rund zwei bis drei Jahre länger leben.
Prostatakrebs Endstadium, Symptome
Über Endstadium spricht man, wenn der Tod unmittelbar bevorsteht.
Wenn im Prostatakrebs Endstadium keine Behandlung stattfindet, wird das Wachstum von Tumor oft starke Auswirkungen haben: Inkontinenz, Harnstau, Nierenversagen, Blutungen aus Harntrakt, Metastasenbildung, dauerhafte Schlauchversorgung der Blase und Nieren bis zum Lebensende.
Prostatakrebs Endstadium, oder der Sterbeprozess dauert je nach Ausprägung ein Jahr bis mehrere Jahre. Eine richtige Therapie kann diesen Prozess lediglich verlangsamen.
Der Krebs breitet sich überall im Körper aus und kein Medikament ihn mehr aufhalten kann.
Der Erkrankte kann das Bett nicht mehr verlassen und wird nur palliativ behandelt.
Das kann nur an einem Organ liegen, können auch mehrere Organen gleichzeitig sein.
Symptome von Prostatakrebs Endstadium
Die Symptome im Prostatakrebs Endstadium können sich vom Mann zum Mann unterscheiden.
Es kann sein, dass die Lymphknoten, besonders in der Leiste fangen an zu wachsen, alle Bahnen zum Bein werden blockiert, Beinumfang wächst, Lymphdrainage wird abgesetzt, weil sie nicht mehr anschlägt. Der Erkrankte kann vom Bett nicht mehr aufstehen.
Wasseransammlungen die im Körper auftreten können das Herz und die Lunge ‚abdrücken‘, die Lunge füllt sich dann auch mit Wasser und die Atmung wird behindert…
Knochenmetastasen und Organmetastasen die ständig wachsen können, können auf andere Organe drücken und auch selbe starke Schmerzen verursachen.
Durch die fehlende Beweglichkeit die Muskeln und Sehnen verkürzen sich, was auch zu starken Schmerzen führt.
Manchmal trotz starken Schmerzmittel ist man nicht mehr schmerzfrei.
Große Menge an Schmerzmitteln wie Morphium oder noch stärkere kann auch zum Tod führen.
Metastasen, die sich überall einnisten, rauben dem Körper Energie, tritt eine allgemeine „Kachexie“ auf, also eine starke Abmagerung, stark ausgeprägte Gewichtsverlust. Viele Patienten sind kaum mehr als Haut und Knochen, wenn man sie anblickt.
Letztlich versagen die betroffenen Organe und der Kreislauf.
Durch die Krebserkrankung wird Immunsystem geschwächt, der Kranke ist potentiell ein einfacherer Angriffspunkt für Infektionserreger.
Verbunden mit langer Bettlägerigkeit sterben viele Krebskranke im Endstadium an einer Lungenentzündung.
Es kommt zu starken Schmerzen, der Körper wird schwächer, der Krebs raubt dem Körper wichtige Nährstoffe, der Mensch stirbt.
Auf den Palliativstationen in Kliniken oder Krankenhäusern wird versucht die Lebensqualität der Patienten zu verbessern, wird versucht schwere Symptome zu lindern.
Meistens werden die Patienten mit Hilfe von erforderlich angepassten Schmerzmitteln und anderen betäubenden Medikamenten leise in den Tod begleitet.
Im Endstadium zum Sterben kommen oft die Erkrankte in ein Hospiz.
Die Hospiz ist eine Fachrichtung der Palliativmedizin: Ärzte, Krankenschwestern und Krankenpfleger lindern Symptome und Beschwerden von schwer erkrankten Patienten.
Manche Patienten wohnen hier Monate, andere nur zwei Tage. Im statistischen Schnitt kommt der Tod nach drei Wochen.
Der Verlauf kann sich individuell zeitlich und inhaltlich unterscheiden, eine genaue Zeitangabe ist sehr schwer zu machen.
Freiwilige Schenkung-Spende, hier anklicken:
=> SCHENKUNG – SPENDE an Prostatakrebs Ratgeber
Schlagwörter: Prostatakrebs Endstadium, Prostatakrebs Verlauf Endtadium, prostatakrebs lebenserwartung, Prognose
Es tut mir leid, daß Herr Wojcik nach so langem Kampf gegen den Krebs verstorben ist. Seine Leidensgeschichte hat mich sehr berührt und seine Ratschläge waren/sind für viele Aufmunterung und Unterstützung. Habe selber seit 1m Jahr ein diagnostisiertes, aber bislang unbehandeltes ProstatKarzinom. Wäre für nun nicht mehr zur Verfügung stehende Ratschläge dankbar. Schade, daß seine Stimme nicht mehr zu hören ist.
Hallo Jacek,
ich habe schon einiges an Therapien hinter mir. Angefangen mit Strahlentherapie im Frühjahr 2017,ich hatte Gleason 8 bei Psa 10,3 13 von 13 Stanzen positiv, mein Urologe hat mir die Bestrahlung empfohlen. Ich bekomme seit Ende 2016 Pamorelin alle 3 Monate und mein Psa war bis auf 0,1 gefallen, vor 2 Jahren dann Anstieg auf 4,1. Psma-Pet-Ct ergab Rezidiv in der Prostata und zwei kleine Knochenmetastasen, diese wurden bestrahlt, der Psa ist aber leider weiter angestiegen auf 6,8. Dann empfahl die Tumorkonferenz eine frühe Chemotherapie, oder die Einnahme von Abirateron. Ich habe mich für Abirateron entschieden, leider ging mein Psa zwar auf 3,4 zurück umd dann aber wieder auf 5,2 Stand Januar 2022 anzusteigen. Da im Januar beim Urologen ein Restharn von 180 ml und ein Harnstau 3ten Grades festgestellt wurde musste ich mich Anfang Februar einer TURP unterziehen und habe, da anscheinend mein linker Harnleiter vom Krebs infiltriert ist, beidseitig eine Harnleiterschiene gesetzt bekommen. Im Arztbrief stand dann, dass mein Blasenhals und mein Blasenboden vom Krebs infiltriert sind, aber die Empfehlung lautet weiter mit Abirateron und Psa-Kontrolle. Im März kam dann der Schock, mein Psa ist auf 15,2 angestiegen und mein Urologe hat wieder die Tumorkonferenz angerufen. Die Empfehlung lautet nun Chemotherapie mit Docetaxel und laut Radiologe kann laut Ct eine Rektuminfiltration nicht ausgeschlossen werden. Ich habe der Chemotherapie zugestimmt, welche in den nächsten 2 Wochen bei meinem Urologen starten wird. Aber ich habe irgendwie das Gefühl, dass diese wohl auch nicht helfen kann. Harnleiter, Blasenhals, Blasenboden und evtl. auch noch das Rektum vom Krebs befallen, wahrscheinlich sogar noch viel mehr. Ich habe jetzt echt Panik, dass mein Krebs nicht mehr unter Kontrolle zu bringen ist. Nach jeder Therapie ist mein Krebs umso agressiver gweachsen.
Hallo Helmut,
tatsächlich es läuft gerade nicht gut bei Dir.
Ich hatte auch mal Chemo vor ein paar Jahren. Chemo hat Sinn, da sie wirkt auf alle Krebszellen, auch die von Testosteron unabhängige. Sie kann die Tumormasse verkleinern. Wenn Du glaubst, bist überzeugt dass sie bei Dir wirkt, verstärkst Du die Wirkung um ca 20%. Wenn Du skeptisch bleibst, wird die Wirkung viel schwächer. Diese Placebo/Nocebo Effekte gibt es tatsächlich.
Ich würde aber darauf bestehen, dass wenn Docetaxel nicht ausreichend wirkt, soll auf Cabacitaxel umgestellt werden.
Das was dabei possitiv ist, dass nach Chemo, auch wenn sie nicht ausreichend wirkt, kannst Du die PSMA-Therapie machen. Zuerst mit Lutetium,
dann mit Lutetium + Actinium. Bei mir hat die Kombination super gewirkt, so dass sich meine Metastasen zurück gezogen haben, sind kaum aktiv seit Januar 2021.
Nach der Chemo kanst Du auch zuerst PSMA-PET-CT Untersuchung machen lassen und die eventuell verbliebene Zellen auch bestrahlen lassen.
Diesen Krebs kriegst Du nicht mehr vollständig unter Kontrolle, es ist aber immer noch möglich, dass Du damit noch mehrere Jahre leben kannst. Ich halte für Dich die Daumen
Hallo Jacek, vielen Dank für Deine Antwort. Bei mir wurden keine Metastasen mehr gefunden, mein PSA steigt dadurch dass der Prostatakrebs nachdem die Hormonbehandlung nicht mehr gewirkt hat, in und auch außerhalb der Prostata weitergewachsen ist und sowohl den Harnleiter, als auch den Blasenhals und Blasenboden befallen hat. Und im Brief der Tumorkonferenz konnten sie nicht ausschließen, dass auch der Enddarm infiltriert ist. Ich habe da keine große Hoffnung, daß die Chemo da viel ausrichten kann.
Hallo Helmut, die Chemo wird bestimmt die Tumormasse verkleinern. Du sollst dran glauben, sonst wirkt sie nicht.
Danach wird es vielleicht noch eine OP? oder genaue Bestrahlung möglich.
Es gibt auch dann die Möglichkeit für Immuntherapie mit Bispezifischen Antikörper. Erforgleiche Studien laufen gerade in mehreren Kliniken in Deuschland
Ich grüsse Sie ! Festgestellt vor einen 1/2 Jahr Prostatakrebs, gestreut Lunge und Knochenmetastasen.PSA 25,4 Azinäres Adenokarzinom der Prostata : 8/12 bds.: Gleason Score.: 7b (4+3) WHO3, LO., VO.,Pn1 Nach 8 wöchiger Einnahme von Erleada 60mg 2x tägl. und 3x monatlichen Bauchspritzen ist mein““ PSA 0,7 „“. Ist das ein gutes Zeichen ? Hab nicht abgenommen und es geht mir einigermassen gut . Nur ist mir sehr oft übel . Ist diese Tumoranamnes sehr schlimm ?
MfG P.R.
Hallo Peter,
ja, es ist gut, dass die Hormonblockade mit der Spritze und Erleada wirken und Krebs Progress gestoppt ist.
Leider weiß es Niemand, wie lange werden sie wirken. Die Lungenmetastasen sind besonders gefährich.
Genies Dein Leben. Gegen Übelkeit gibt es Tabletten, wie Vomacur.
Die nachfolgende Behandlungen können mehr Nebenwirkungen verursachen.
Grüße, Jacek
Hallo Jacek,
Mein Mann hat seit seiner Entfernung der Prostata ( Januar 2019), Bestrahlung im Spätsommer 2019 wegen 2 Lymphknoten Metastasen pararektal und im Dezember 2020 Bestrahlung mit Cyberknife wegen einer Metastase am 4.HWK hinter sich.Und im Sommer 2020 schon Start mit der Anti Hormon Therapie – Pamorelin.
Dann trat irgendwann mal Blut im Urin auf. Bzw kam das Blut am Ende vom Wasser lassen.
Mein Mann sagte, dass er es dem Urologen sagen würde, sollte es nochmal vorkommen.
Monate später, weiss nicht mehr wie viele Monate, erzählte er mir das er dies mit dem Blut wieder hatte.
Beim nächsten Urologen Termin habe er es dem Urologen mitgeteilt. Dieser meinte das dies schonmal vorkommen kann, nach OP und Bestrahlung.
Damit war ich dann erstmal auch beruhigt.
Auch, weil mein Mann uns ich immer über alles sprechen.
Jetzt stand wieder die Kontrolle an.
Mir war irgendwie flau im Magen.
Als mein Mann nach Hause kam, erzählte er das die Werte weiterhin I. O. wären aber beim nächsten Mal eine Blase Untersuchung gemacht werden soll.
Auf meine Frage weshalb, erzählte er mir dann, dass er seit einiger Zeit regelmäßig (so 1 bis 2x die Woche) Blut nach dem Wasserlassen hatte und mir dies nicht vorher erzählt hatte, da er mich nicht unnötig in Angst versetzen wolle.
Klar fand ich es nicht prickelnd, aber das ist ja auch nicht der Punkt.
Auf meine Frage, warum er da erst in 3 Monaten schauen würde, sagte mein Mann,
Der Urologe habe gesagt, dass er nicht glaube das irgendwas ist, da er ja alle 3 Monate Blase und Nieren schnallen würde und man damit ja auch schon etwas sehen könnte.
Und nur weil mein Mann bisher ja öfter die A- Karte gehabt habe würde es untersucht.
Mich verunsichert das gerade sehr.
Ist Ihnen so etwas mit dem Blut im Urin usw in irgendeiner Weise bekannt?
Vllt von anderen Patienten?
Ich freue mich über Ihre Antwort und bedanke mich schon jetzt.
Viele Grüße
Karoline
Hallo Karoline,
es können verschiedene Ursachen für Blut im Urin sein.
oft ist das eine kleine Verletzung der Harnrohre, oder eine Entzündung.
Es gibt aber auch andere Ursachen.
Ich habe mich mit Blut im Urin beschäftigt und das alles hier beschrieben:
https://die-prostata.com/blut-im-urin/
Ich vermute, es hat bei Ihrem Mann nichts mit Prostatakrebs zu tun, jedoch man solle das vom Arzt Untersuchen lassen.
Vielleicht einen anderen Urologen aufsuchen, als Zweitmeinung.
Übrigens, ich habe schon 3 mal meinen Urologen gewechselt.
Viele Grüße
Jacek
Vielen Dank Jacek. Weiterhin alles Gute
Lg
Hallo, mein Mann hat sein Rektum vor ziemlich genau 2 Jahren aufgrund Enddarmkrebs entfernt bekommen.
Seit dieser OP wurde bei der MRT Nachsorge immer wieder eine Veränderung am Rand der Prostata festgestellt, und immer wieder darauf hingewiesen, dass man diese mal genauer untersuchen sollte.
Bisher dachten wir PSA Wert reicht, aber jetzt sollen wir doch mal zum Urologen
PSA ist unverändert normal niedrig und war nie erhöht.
Vor der OP rektaler Ultraschall und auch MRT ohne Prostatabefund.
Meine Frage: Wie kann denn jetzt ohne Rektum eine weitere Abklärung erfolgen beim Urologen? Biopsie, aber wie? Und wie ohne rektalen Ultraschall ggfs die Bestrahlung oder weitere Maßnahmen. Sind gerade etwas überfordert.
Hallo,
das Rektum ist nicht unbedingt notwendig, eine rektale Abtastung ist sowieso nicht genau.
Ein Ultraschall dient eher der Feststellung der Größe der Prostata, die kann man aber auch über den Bauch machen.
Eventuell kann der Urologe eine multipatametrische MRT, mpMRT anordnen. Die ist stark Aussagekräftig, da sie die Veränderungen in der Prostata differenzieren kann.
Eine Biopsie ist dann über Damm (Perineum) möglich.
Alle eventuelle Behandlungen sind dann durch den Bauch möglich.
Hallo Jacek,
ich möchte mich nachträglich für Ihre Beantwortung meiner Anfrage vom 20.Juli bedanken.
In Kürze werde ich Ihnen eine kleine Spende überweisen.
„Winfried“
Hallo Winfried,
Dankeschön für die Spende, ich habe mich sehr gefreut